- �g�n�l�d
- ���`�O��
���G�������� �@���G�O�\���x�ё��� �@�����e頏� �@���㎈�̃X�|�[�c��Q
���`�O�Ȃ͉^����A���Ɏl���̍��E�߁E�x�сA�F�▖���_�o�Ȃǂ̊O���⎾���ɑ������^���Ö@�Ⓤ��A���˂Ȃǂ̕ۑ��Ö@�܂��͎�p�ɂ�莡�Â���f�ÉȂł��B
�l���̊O���A���܂ɍ����Z�p�͂őΉ����A�@�\�ɓw�߂Ă��܂��B�܂��Љ�̍���ɔ����ό`���ߏǁA�Ғ��Nj���ǁA�߃��E�}�`�A���e頏ǂȂǂ̖����������������Ă���A�����ł��Ǐ��P����悤���X�̐f�Â��s���Ă���܂��B
��Ȏ�p�Ǘ�
�l�H�ߒu���p�A�l�H�����}���p�A�ό��I���ڍ��p�A�ՑэČ��p�A�o��s���j���O�A�������A�w���j�A�E�o�p�A�ߓ�����p�A�����������؏��p�@
�F�D���p�A�_�o�D���E�ڍs�p�A�f�[�`���p�Ȃ�
2009�N��p���сF350��

��ʎ��́E�J���ЊQ�Ȃǂɔ�����ʊO���E���܂̎�p�́A�ł��邾�������ȃL�Y�ŁA��p�̋����Ȃǂŋ��łȓ��Œ���s���܂��B�M�v�X�Œ����Ê��Ԃ�Z�k���邱�ƂŁA���҂���̐g�̂�_�I�A�o�ϓI���S���o������菭�Ȃ�����悤�ɐS�����Ă��܂��B
���@�ł͐_�o�u���b�N�ɂăs���ɂ�鏬�؊J�i��0.5cm�j�̓��Œ��p���s���Ă��܂��B�S�g�����Ɣ�ב̂ɕ��S�����Ȃ��p��̈��Ê��Ԃ��Z�������ł��B�܂��ۑ��Ö@���O�Œ���Ԃ��Z�k�ł��A��������̕ό`�����Ȃ��čς݂܂��B
�߃��E�}�`
�߃��E�}�`�Ƃ́A�߂ɉ��ǂ��N�����a�C�ł��B�����Ǐ�Ƃ��āA���w�̊߂́u�����v��u���v���N����܂��B
�ق��Ă����Ə��X�ɉ��ǂ��i�s���A�߂̓�⍜��j�ĕό`���N����܂��B
�ŋ߂̎��Âł́A���˂�_�H�ȂǂŊߔj���}���邱�Ƃ��o����悤�ɂȂ�܂����B���@�ł́A���҂���̏Ǐ�ɍ��킹�����Õ��@��I�����čs���Ă��܂��B
���w�̊߂������ł����A�G��Ҋ߁A�����甭�ǂ��邱�Ƃ�����܂��B
����������Ƃ͕ʂɔN��ɂ��ό`�̒ɂ݂�����܂��̂ŁA���Ѓ��E�}�`����ւ̎�f�������߂��܂��B
�l�H�߂Ƃ́H
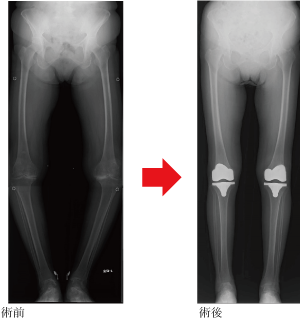
�l�H�߂Ƃ������t�ɓ���݂̂Ȃ����������Ǝv���܂����A���ݓ��{�ł͂P�N�Ԃɐl�H�Ҋߎ�p��7����A�l�H�G�ߎ�p��9.5����s���Ă���N�X�������Ă��܂��B���ʂƂ��Ă͌Ҋ߂ƕG�߂Ől�H�ߎ�p��97%���߂Ă��܂��B�l�H�ߎ�p�Ƃ͊߂̓�����Ղ��ɂ݂�������悤�ɂȂ����ό`���ߏǂ�߃��E�}�`�̕��ɑ��āA�߂������ɒu���������p�ł���A��p��͌��݊����Ă���߂̒ɂ݂��y���������퐶���������悤�ɂȂ�܂��B
�Ҋߒɂɂ��Y�݂̕���
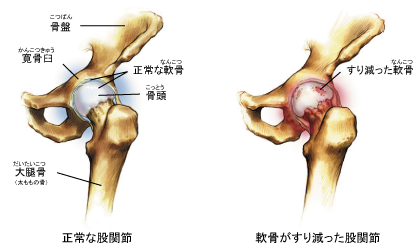
�Ҋ߂͍��Ց��̊����P�i�P�W�j�Ƃ�����Ƒ�ڍ����̑�ڍ����Ƃ��鋅��̍�����Ȃ�܂��B�����P�Ƒ�ڍ����̕\�ʂ͐���ł͓�ŕ����Ă���ɂ݂������邱�ƂȂ��X���[�X�ɓ����܂����A���炩�̗��R�i���܂���߂̓K�����������P�W�`���s�S�E�Ҋߎ��͂̍��܌�ɐ�����O�����̕ό`���ҊߏǁE��ڍ����ւ̌����������Ȃ��ڍ����ǁE�߃��E�}�`�Ȃǁj�œ�g�D�����茸��ƁA����ȌҊ߂̓�������������Ҋ߂ɒɂ݂�������悤�ɂȂ�܂��B
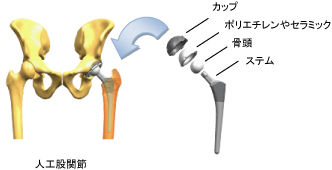
�l�H�ҊߑS�u���p�͍��Ց��Ƒ�ڍ����ɋ������Œ肵�ČҊߋ@�\���Č������p�ł��B
���Ց��F�����P�̕\�ʂ�����ɍ��`�^���������̃J�b�v���͂ߍ���ŌŒ肵�܂��B����Ɋߑ��ɂ͓�̑���Ƃ��ē���ȃ|���G�`������Z���~�b�N�Ȃǂ̖��Ղ̏��Ȃ��f�ނ��Œ肵�܂��B
��ڍ����F��ڍ�����؏������������ڍ��̒��i�����j�ɃX�e���Ƃ���`�^���������̋�����}�����Ă�������ƌŒ肵�܂��B�X�e���̊ߑ��ɂ͋���̋�����Z���~�b�N���̍������Œ肵�܂��B�����ŃX���[�X�ȌҊ߂̓������Č�����܂��B
�@�A���ɂ��� �l�H�ҊߍĒu���p�i2��ڂ̓��ꊷ����p�j�̎��̂݁A�p�O�Ɏ����̌��t�����A������p��ɂ��ǂ����Ȍ��A�����s���Ă��܂��B����̎�p�̏ꍇ�͒ʏ�A�����s�����Ƃ͂Ȃ��A�̂ɕ��S�̂����鎩�Ȍ������̕K�v�͂���܂���B
�A���@���Ԃɂ��� ���ȓI�ȍ����ǂ��Ȃ���Ύ�p�̑O���ɓ��@���A�p��10�����x�őމ@���܂��B��p�����ɂ͕��s����s���J�n���A�p��1�T��T�����p�������s���\�ł��B
�B�ŏ��N�P��p�iMIS: Minimally Invasive Surgery�j�ɂ��� �ŏ��N�P��p�Ƃ͔畆�؊J�����������A�ؑg�D�Ȃǂ̓�g�D�ւ̐N�P���ŏ��Ƃ�����p��Z�̂��Ƃł��B�]����20cm���x�̔畆�؊J��K�v�Ƃ��Ă��܂�����MIS�ł�10cm�ȉ��̔畆�؊J�Ŏ�p�����܂��B���@�ł́A�ʏ�͑O������؊Ԑi���Ŏ�p���s���O���i���@��p���Ă��܂��B�Ҋ߂̕ό`�̂������Ǘ�ɂ͌�������p���s������i���@��p���Ă��܂����A�O���i���@�ƌ���i���@�Ƃ���10cm�ȉ��̔畆�؊J�Ŏ�p���s���Ă��܂��B
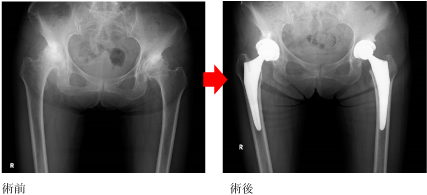
�G�ߒɂɂ��Y�݂̕���
�G�߂͑�ڍ��A�����i���ˁj�ƕG�W���i���M�j����Ȃ�܂��B�G�ߓ��͐���ł͓�ŕ����Ă���ɂ݂������邱�ƂȂ��X���[�X�ɓ����܂����A���炩�̗��R�i�G�ߓ����̓�����茸����O�r�ό`�E�G�ߊO���̓�����茸����X�r�ό`�E�G�ߎ��͂̍��܌�ɐ�����O�����̕ό`���G�ߏǁE��ڍ������ւ̌����������Ȃ鍜�ǁE�߃��E�}�`�Ȃǁj�œ�g�D�����茸��ƁA����ȕG�߂̓�������������G�߂ɒɂ݂�������悤�ɂȂ�܂��B
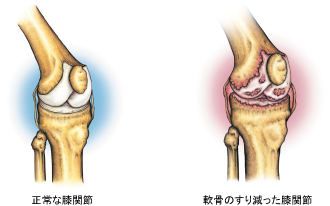
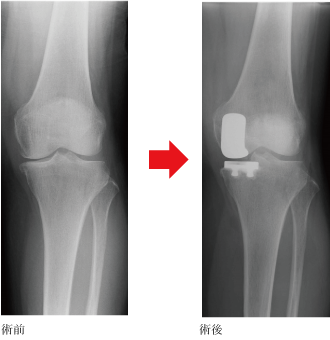
�l�H�G�ߑS�u���p�͑�ڍ������������ɋ������Œ肵�A����ɕG�W���̓����ɂ̓|���G�`�������Œ肵�ĕG�ߋ@�\���Č������p�ł��B
��ڍ����F��ڍ��̕G�ߕ��̕\�ʂ𐔃~�����A���̕\�ʂɍ��Z�����g��h���ċ������Œ肵�܂��B
�������F�����̕G�ߕ��������̎��ɑ��Đ����ɐ��~�����؏����A���̕\�ʂɍ��Z�����g��h���ċ������Œ肵�܂��B�ߑ��ɂ͓�̑���Ƃ��ē���ȃ|���G�`�����Œ肵�܂��B�����ŃX���[�X�ȕG�߂̓������Č�����܂��B
�G�W�����F�G�W���̓����ɂ̓|���G�`�������Œ肵�܂��B
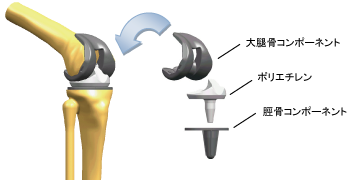
�G�߂̓����������͊O���݂̂Ɍ��ǂ����a�ς̏ꍇ�́A�Б��݂̂̑�ڍ������������ɋ������Œ肵�ĕG�ߋ@�\���Č������p�ł��B
�@�A���ɂ��� ���������ɐl�H�G�ߒu���p���s�����̂ݏp�O�Ɏ����̌��t�����A������p��ɂ��ǂ����Ȍ��A�����s���Ă��܂��B�Б��̎�p�̏ꍇ�͒ʏ�A�����s�����Ƃ͂Ȃ��A�̂ɕ��S�̂����鎩�Ȍ������̕K�v�͂���܂���B
�A���@���Ԃɂ��� ���ȓI�ȍ����ǂ��Ȃ���Ύ�p�̑O���ɓ��@���A�p��10�����x�őމ@���܂��B��p�����ɂ͕��s����s���J�n���A�p��1�T��T�����p�������s���\�ł��B
�B�ŏ��N�P��p�iMIS: Minimally Invasive Surgery�j�ɂ��� �ŏ��N�P��p�Ƃ͔畆�؊J�����������A�ؑg�D�Ȃǂ̓�g�D�ւ̐N�P���ŏ��Ƃ�����p��Z�̂��Ƃł��B�]����20cm���x�̔畆�؊J��K�v�Ƃ��Ă��܂�����MIS�ł�10cm�ȉ��̔畆�� �J�Ŏ�p�����܂��B���@�ł͕G�L�W�@�\�ɂƂ��đ�ȑ�ڎl���ւ̐N�P�����Ȃ�������Z��p���A����10cm�ȉ��̔畆�؊J�Ŏ�p���s���Ă��܂��B
�G��������
�X�|�[�c���ʎ��̂Ȃǂɂ��G�߂̊O���ɂ́A�����������Ցё���������܂��B�܂��N��ɂ��ϐ��f��ɂ��A�G�ߕ��ɂ����o���邱�Ƃ�����܂��B
MRI�ɂĐf�f��A���������ߋ��ɂĊm���߁A�؏��܂��͖D�����s���Ă��܂��B
�G�O�\���x�ё���

�G�O�\���x�т́A�G�̑O���ւ̓�����A�˂���𐧓����Ă��܂��B
���̂��߁A�ꂽ�܂ܕ��u���Ă���ƁA�G�߂ُ̈�ȓ������c�邽�߁A��ɂȂ��āA��̖��Ղ�A�V���Ȕ����������������\��������܂��B
�O�\���x�т͐ꂽ�[��D�����킹�Ă��������܂���B
���̂��߁A��p�i�O�\���x�эČ��p�j�͓��������g�p���A�̎悵�Ă��e�������Ȃ��������F�A�ӂƂ����̓�������G�ɂ����đ���n���X�g�����O�𗘗p���܂��i�O�\���x�эČ��p�j�B
���̃g���l�����쐻���A�̎悵���F��G�ߓ��ɈڐA���A�����̃{�^�������ŌŒ肵�܂��B
��p�̏��́A�n���X�g�����O�g�p�̏ꍇ�A4�`5cm�̏�����ƁA5mm���x�̏����������K�v�ƂȂ�܂��B
��p��̌o�߂͗������珼�t��Ȃ��Ă��������Ƃ��ł��܂��B�p��4�����`5�����ŏ�����i�W���M���O�j�\�A�p��5�����`6�����y���_�b�V���\�A�p��6��������S�͎����A�X�|�[�c�\�ɂȂ�܂��B
- �Ǐ�
- �قƂ�ǂ̂��̂��O�����̒E�P�ɑ������Ă�����܂��B���O�r�[�A�A���t�g�A�_���Ȃǂ̃R���^�N�g�X�|�[�c��X�L�[�A�X�m�[�{�[�h�ő������ǂ��܂��B���߂͈�x�E�P���N�����Ƃ��̌�͒E�P���₷���Ȃ�A�E�P�̉𑝂����ƂɌy���ȊO�͂ł�����悤�ɂȂ�A�X�|�[�c��������łȂ��Q�Ԃ�̂悤�ȓ��퓮��ł��E�P���N����₷���Ȃ�܂��B�E�P��������ɂ��܂����A�O�����ɒE�P���锽�������ߒE�P�ł́A�O�]�E�O�����铮��ɕs�����������A���ߑO���̕s���芴������A�����Ɉ��ɂ����邱�Ƃ������ł��B
- �����ƕa��
- ����̌��ߒE�P�̔N��Ⴂ�Ɣ������E�P�Ɉڍs���₷���ƌ����Ă��܂��B10�Α�ɏ���E�P�������̂́A80�`90%���Ĕ�����̂�40�Α�ȍ~�ł͍Ĕ������Ȃ��Ȃ�̂����ʂł��B���߂͏�r���ƌ��b���Ƃ̊Ԃ̊߂ŁA�ߕ��ߐO�Ƃ�����g�D�ɂ��������Ă��܂��B���߂��E�P����ƁA�����̏ꍇ���̓�g�D���͂��ꂽ��ꂽ�肵�āA���Âɂ��Ă��Ă����ꂪ���܂�����Ȃ����Ƃ��A�������E�P�i�E�P�����j�ɂȂ��Ă䂭�傫�Ȍ����ł��B
- �f�f
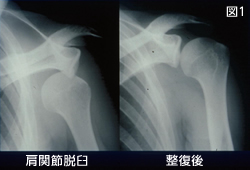
- X���i�����g�Q���j�����ŒE�P���Ă��邱�Ƃ��m�F���܂��i�}�P�j�B�E�P���Ă��Ȃ��Ƃ��ɂ́A�E�P�̊���������A�O�����ɒE�P���锽�������ߒE�P�ł́A�O�]�E�O�����铮��ŕs��������������A���ߑO���̕s���芴�∳�� �����邱�ƂŐf�f�\�ł��BX�������ł́A����2�����B�e�ɉ����ē����ʑO������B�e�Ȃǂō����̊��Ȃǂ��݂���A�ߑ��e��CT�AMRI�����ȂǂŊߐO�̑����� ���x��f�f���܂��B
- �\�h�Ǝ���
- �E�P������Ƃ肠�����͕��ʂɎg����悤�ɂȂ�܂����A���̌�����퐶�����邢�̓X�|�[�c�����ɂ����ĒE�P���J��Ԃ��A���̂��߂Ɋ��������������悤�Ȃ�Ύ�p���K�v�ł��B��p�͌��ߋ������ɂ͂��ꂽ��g�D�����̈ʒu�ɖD��������@��A�����F�ŕ⋭������@�Ȃǂ�����܂��B
- �Ǐ�
- �������Ƀ{�[���𓊂������邱�Ƃɂ���Đ�����I�̏�Q��싅�I�Ƃ����܂��B�������Ⓤ����ɕI���ɂ��Ȃ�܂��B
- �����ƕa��
- �J��Ԃ���������ŁA�I�̊O���ō����m���Փ˂��č��E��������ꂽ��ɂ肵�܂��B�܂��A�I�̓����ł��Ցт⍜�E��������݂܂��B
- �f�f
- �����g�Q�������⒴���g�����i�}�Q�C�R�j�AMRI�B�e�Őf�f���܂��B
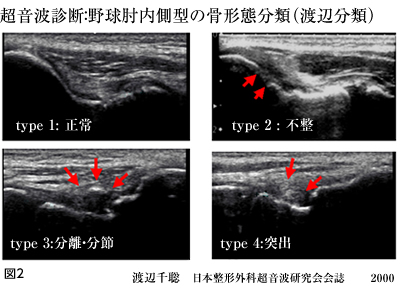
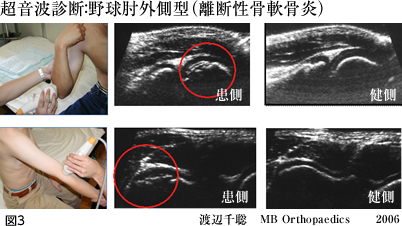
- �\�h�Ǝ���
- ���߂�Ҋ߂ȂǁA�I�߈ȊO�̊߂ɂ���肪�����Ă��邱�Ƃ������A�S�g�̃R���f�B�V���j���O�����ĕI�߂̕��S���y�������邱�Ƃ��d�v�ł��B�ɂ݂��䖝���ē����𑱂��Ă���Ə�Q���������A��p���K�v�ɂȂ邱�Ƃ�����܂��B��p�ɂ́A���Ɍ�����������@�A����B�̂悤�ɂ��ĈڐA������@�A�]���G�̓���ڐA������@�Ȃǂ�����܂��B
- �Ǐ�
- ���̂�����Ŏ����グ�铮���^�I�������ڂ铮�������ƁA�I�̊O������O�r�ɂ����Ēɂ݂��o�����܂��B�����̏ꍇ�A���Î��̒ɂ݂͂���܂���B
- �����ƕa��
- ���N�ȍ~�̃e�j�X���D�Ƃɐ����₷���̂Ńe�j�X�I�ƌĂ�Ă��܂��B��ʓI�ɂ͔N��ƂƂ��ɕI���F��������ŋN����܂��B�a�Ԃ⌴���ɂ��Ă͏\���ɂ͂킩���Ă��܂��A��ɒZ�����荪�L�Ƃ�������L���ؓ��i�F�j���I�O���ŏ�Q����Đ�����ƍl�����Ă��܂��B
- �f�f
- �I�̊O���ł̈��ɂ��u�ɂ�U������e�X�g�Őf�f���܂��B�⏕�����Ƃ��āA�����g�����i�}�S�j�AMRI�������s���܂��B
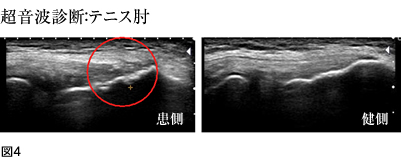
- �\�h�Ǝ���
- �X�|�[�c�����悭�g����Ƃ��Ђ����Ď��z��O�p����g�p���A����w�̃X�g���b�`���s���܂��B�I�̊O���ɃX�e���C�h�𒍎˂��邱�Ƃ�A�e�j�X�I�p�̃o���h�����邱�Ƃ�����܂��B�����̕ۑ��Ö@�������ȏꍇ�ɂ́A�I�ߋ�������p���s�����Ƃ�����܂��B